بیماری های کبدی (تمام علائم و انواع بیماری)
بیماری های کبدی به هر نوع اختلالی گفته می شود که عملکرد کبد را مختل کند. این بیماری ها دلایل گوناگونی دارند و در صورت پیشرفت، می توانند به آسیب جدی کبد منجر شوند. برخی از آن ها نیاز به مراقبت شبانه روزی و کنترل مداوم بیمار دارند.کبد دومین عضو بزرگ بدن است و وظایف مهمی مانند متابولیسم، ذخیره انرژی، سم زدایی، هضم غذا، تنظیم کلسترول، کمک به انعقاد خون و مبارزه با عفونت را بر عهده دارد.
انواع بیماری های کبدی
- هپاتیت A,B,C
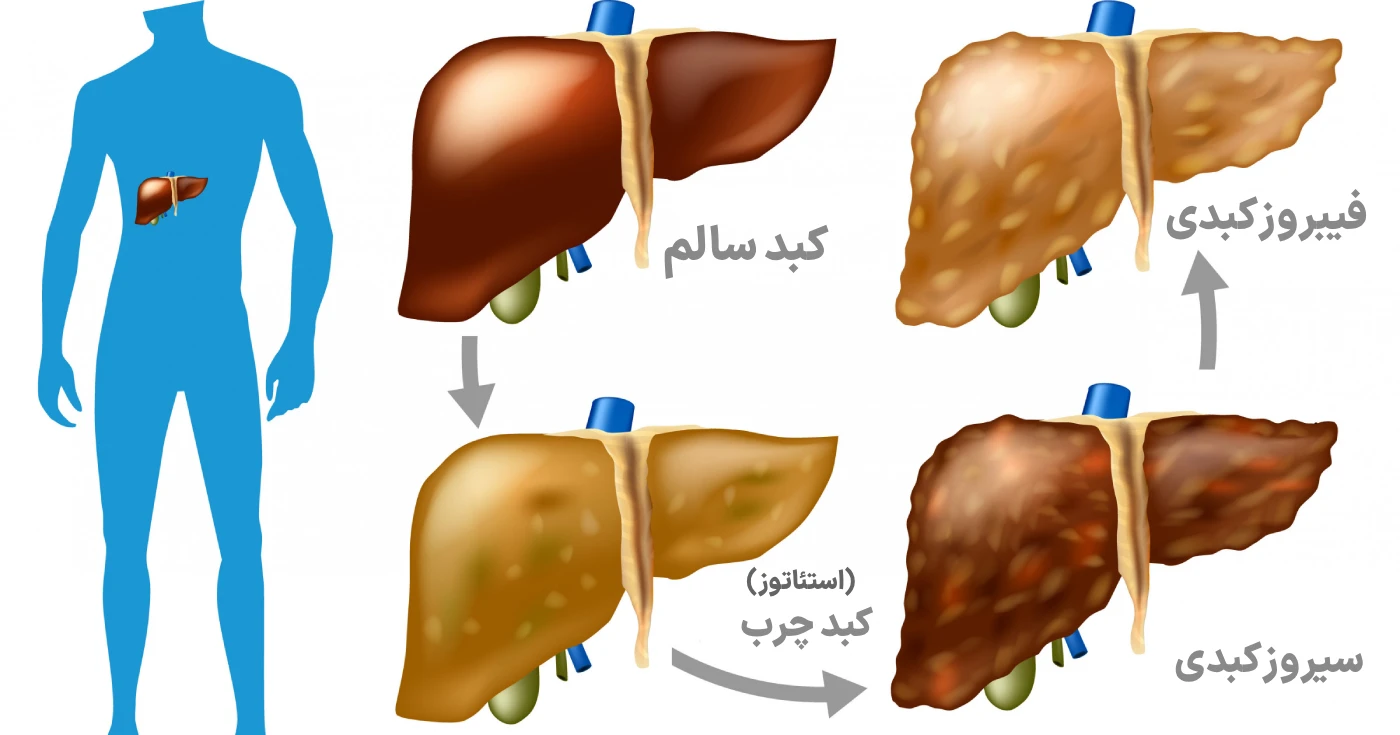
- کبد چرب غیرالکلی
- سیروز کبدی
- هپاتیت خودایمنی
- کبد الکلی
- هموکروماتوز
- ویلسون
- کلانژیت صفراوی اولیه
- کلانژیت اسکلروزان اولیه
- کارسینوم هپاتوسلولار (سرطان کبد)
بیماری کبدی چیست؟
بیماری های کبدی به مجموعه ای از اختلالات گفته می شود که عملکرد طبیعی کبد را مختل می کنند. این مشکلات می توانند بر اثر عوامل مختلفی مانند ویروس ها، مصرف الکل، چاقی، یا اختلالات خودایمنی ایجاد شوند و در صورت عدم درمان، به آسیب جدی بافت کبد منجر شوند.
کبد دومین عضو بزرگ بدن و یکی از حیاتی ترین ارگان هاست. این عضو صدها عملکرد مهم در بدن دارد، از جمله:
- متابولیسم مواد غذایی و تبدیل آن ها به انرژی
- ذخیره انرژی برای استفاده در زمان نیاز
- فیلتر کردن و حذف سموم از خون
- کمک به هضم چربی ها از طریق ترشح صفرا
- تنظیم سطح کلسترول و قند خون
- کمک به انعقاد خون و مبارزه با عفونت ها
برخی از بیماری های کبدی نیاز به مراقبت ویژه و کنترل مداوم بیمار دارند. استفاده از خدمات پرستاری و مراقبتی در منزل می تواند روند درمان و بهبودی بیماران مبتلا به مشکلات کبدی را تسهیل کند.
۹ علامت بیماری کبدی
علائم بیماری های کبدی بسته به نوع و علت آن متفاوت است، اما در بیشتر موارد نشانه های عمومی زیر دیده می شود:
- زردی پوست و چشم ها (یرقان)
- تیره شدن رنگ ادرار
- مدفوع کم رنگ، تیره یا حاوی خون
- تورم در مچ پا، پاها یا شکم
- حالت تهوع و استفراغ
- کاهش اشتها و بی میلی به غذا
- خستگی مداوم و ضعف عمومی
- خارش پوست
- کبودی یا خون مردگی آسان
در صورت مشاهده این علائم، مراجعه به پزشک برای بررسی عملکرد کبد و تشخیص علت اصلی ضروری است.
معرفی انواع بیماری های کبدی
معرفی کوتاه از ۱۲ بیماری کبدی که میتواند موجب آسیب به سلامتی شوند.
۱. هپاتیت A
ویروسی که معمولاً از طریق غذای یا آب آلوده منتقل می شود. علائم آن شامل زردی، خستگی، تهوع و درد شکم است. بیماری معمولاً کوتاه مدت است و اغلب خودبه خود بهبود می یابد. واکسیناسیون و رعایت بهداشت می تواند از ابتلا جلوگیری کند.
۲. هپاتیت B
ویروس هپاتیت B از طریق مایعات بدن مانند خون، مایع منی و بزاق منتقل می شود. این بیماری می تواند حاد یا مزمن باشد و منجر به آسیب طولانی مدت کبد شود. افراد مبتلا به هپاتیت B مزمن در معرض سیروز و سرطان کبد هستند. واکسن هپاتیت B از اصلی ترین روش های پیشگیری است.
۳. هپاتیت C
این ویروس معمولاً از طریق تماس با خون آلوده منتقل می شود، مانند استفاده از سوزن مشترک یا انتقال در طی جراحی های غیر ایمن. هپاتیت C مزمن می تواند باعث التهاب طولانی مدت و آسیب دائمی به کبد شود و در نهایت منجر به سیروز یا سرطان کبد شود.
۴. کبد چرب غیرالکلی (NAFLD)
تجمع چربی در سلول های کبد بدون مصرف زیاد الکل. این بیماری اغلب با چاقی، دیابت نوع ۲ و افزایش چربی خون همراه است. در مراحل پیشرفته ممکن است باعث التهاب کبد (NASH) و فیبروز شود و نهایتاً به سیروز یا نارسایی کبدی منجر شود.
۵. سیروز کبدی
مرحله نهایی آسیب مزمن کبد که در آن بافت سالم کبد با بافت زخمی جایگزین می شود. سیروز می تواند ناشی از هپاتیت مزمن، مصرف طولانی مدت الکل، کبد چرب یا اختلالات ژنتیکی باشد. علائم شامل زردی، خستگی، کاهش وزن، خونریزی آسان و تورم شکم است.
۶. هپاتیت خودایمن
بیماری خودایمنی که در آن سیستم ایمنی بدن به سلول های کبد حمله می کند. التهاب مزمن کبد در صورت درمان نشدن می تواند منجر به سیروز شود. درمان شامل داروهای سرکوب کننده سیستم ایمنی مانند استروئیدها و آزاتیوپرین است.
۷. کبد الکلی
آسیب کبد ناشی از مصرف طولانی مدت و زیاد الکل. این بیماری می تواند با تجمع چربی، التهاب و فیبروز همراه باشد و نهایتاً به سیروز یا نارسایی کبد منجر شود. ترک الکل و مراقبت پزشکی می تواند روند آسیب را کند کند.
۸. هموکروماتوز
اختلال ژنتیکی که باعث ذخیره بیش از حد آهن در کبد و سایر اندام ها می شود. آهن اضافی می تواند باعث آسیب کبد، بیماری قلبی، دیابت و اختلالات هورمونی شود. درمان شامل کاهش آهن خون از طریق خونگیری یا داروهای ویژه است.
۹. ویلسون
اختلال ارثی که منجر به تجمع مس در کبد، مغز و سایر بافت ها می شود. اولین علائم معمولاً در نوجوانی یا اوایل بزرگسالی ظاهر می شوند و شامل خستگی، مشکلات روانی، اختلالات حرکتی و آسیب کبد است. درمان شامل داروهای کلات کننده مس و کنترل غذایی است.
۱۰. کلانژیت صفراوی اولیه (PBC)
بیماری خودایمنی که مجاری صفراوی کوچک کبد را تخریب می کند. تجمع صفرا باعث التهاب و آسیب به کبد می شود. علائم شامل خستگی، خارش پوست و زردی است. درمان شامل داروهایی برای کاهش آسیب کبدی و در مراحل پیشرفته پیوند کبد می باشد.
۱۱. کلانژیت اسکلروزان اولیه (PSC)
التهاب و زخم مجاری صفراوی بزرگ و کوچک که باعث انسداد صفرا و آسیب به کبد می شود. اغلب با بیماری های التهابی روده همراه است. درمان قطعی ندارد و مدیریت شامل کنترل عوارض و در صورت لزوم پیوند کبد است.
۱۲. کارسینوم هپاتوسلولار (سرطان کبد)
شایع ترین نوع سرطان کبد که معمولاً در زمینه کبد آسیب دیده یا سیروز ایجاد می شود. علائم شامل کاهش وزن، درد شکم، زردی و تورم شکم است. درمان شامل جراحی، دارودرمانی، رادیوتراپی یا پیوند کبد می شود.
بیماری هپاتیت کبد
هپاتیت یک عفونت ویروسی کبد است که باعث التهاب و آسیب کبد می شود و عملکرد آن را مختل می کند. برخی انواع هپاتیت مسری هستند، اما با واکسیناسیون (برای هپاتیت A و B) و رعایت اقدامات پیشگیرانه مانند رابطه جنسی سالم و عدم استفاده از سوزن مشترک، می توان از ابتلا جلوگیری کرد.
انواع هپاتیت
- هپاتیت A: معمولاً از طریق غذا یا آب آلوده منتقل می شود. علائم معمولاً خودبه خود برطرف می شوند، اما بهبودی چند هفته طول می کشد.
- هپاتیت B: می تواند حاد یا مزمن باشد و از طریق مایعات بدن مانند خون و مایع منی منتقل می شود. درمان قطعی ندارد، اما تشخیص زودهنگام و مدیریت پزشکی از بروز عوارض جدی جلوگیری می کند.
- هپاتیت C: اغلب از طریق تماس با خون منتقل می شود. در مراحل اولیه بدون علائم است، اما در مراحل پیشرفته می تواند باعث آسیب دائمی کبد شود.
- هپاتیت D: فقط در افراد مبتلا به هپاتیت B رخ می دهد و می تواند حاد یا مزمن باشد.
- هپاتیت E: معمولاً از طریق آب آلوده منتقل می شود و معمولاً طی چند هفته بدون عوارض ماندگار بهبود می یابد.
شرایط خودایمنی کبد
شرایط خودایمنی به گروهی از بیماری ها گفته می شود که در آن سیستم ایمنی بدن به سلول ها و بافت های کبد حمله می کند و باعث التهاب و آسیب مزمن کبد می شود.
از مهم ترین شرایط خودایمنی کبد می توان به موارد زیر اشاره کرد:
- هپاتیت خودایمن: التهاب مزمن کبد ناشی از فعالیت سیستم ایمنی
- کلانژیت صفراوی اولیه: آسیب به مجاری صفراوی کوچک
- کلانژیت اسکلروزان اولیه: التهاب و زخم مجاری صفراوی بزرگ و کوچک
این بیماری ها معمولاً مزمن هستند و نیاز به کنترل و درمان طولانی مدت تحت نظر پزشک متخصص دارند تا از پیشرفت آسیب کبد جلوگیری شود.
شرایط ژنتیکی کبد
چندین بیماری ژنتیکی که از والدین به ارث می برید می توانند بر عملکرد کبد تأثیر بگذارند:
- هموکروماتوز: ذخیره بیش از حد آهن در کبد و سایر اعضای بدن که می تواند منجر به بیماری های کبدی، قلبی یا دیابت شود.
- بیماری ویلسون: تجمع مس در کبد و بدن که علاوه بر آسیب کبدی، می تواند مشکلات عصبی و روانی ایجاد کند.
- کمبود آنتی تریپسین آلفا-۱: تولید ناکافی پروتئین آنتی تریپسین که می تواند باعث بیماری کبد و ریه شود. درمان قطعی ندارد اما روش های حمایتی موجود است.
این بیماری ها معمولاً نیازمند تشخیص زودهنگام و مدیریت پزشکی طولانی مدت هستند تا از آسیب های جدی جلوگیری شود.
نارسایی کبد
نارسایی کبد زمانی رخ می دهد که بخش قابل توجهی از کبد آسیب دیده و قادر به انجام عملکردهای خود نباشد.
- نارسایی مزمن: معمولاً به آرامی و در اثر بیماری های کبدی یا سیروز ایجاد می شود و در مراحل اولیه ممکن است هیچ علامتی نداشته باشد. علائم پیشرفته شامل زردی، اسهال، گیجی، خستگی و حالت تهوع است.
- نارسایی حاد: به طور ناگهانی رخ می دهد و غالباً ناشی از مصرف بیش از حد داروها یا مسمومیت است.
این وضعیت یک اورژانس پزشکی جدی است و نیازمند مراقبت دقیق و مدیریت مداوم توسط پزشک متخصص می باشد.
آیا در معرض خطر ابتلا به بیماری های کبدی هستید؟
برخی عوامل می توانند شما را در معرض ابتلا به بیماری های کبدی قرار دهند:
- مصرف سنگین نوشیدنی های الکلی
- استفاده مشترک از سوزن یا ابزار غیر استریل (تتو، سوراخ کردن بدن)
- شغل هایی با تماس مستقیم با خون و مایعات بدن دیگران
- رابطه جنسی بدون محافظت در برابر عفونت های مقاربتی
- دیابت یا کلسترول بالا
- سابقه خانوادگی بیماری کبد
- اضافه وزن
- قرار گرفتن در معرض سموم یا سموم دفع آفات
- مصرف زیاد مکمل ها یا گیاهان خاص
- ترکیب برخی داروها با الکل یا مصرف بیش از حد داروهای توصیه شده
رعایت این موارد و بررسی منظم پزشکی می تواند خطر ابتلا به بیماری های کبدی را کاهش دهد.
بیماری های کبدی چگونه تشخیص داده می شوند؟
تشخیص بیماری های کبدی معمولاً با شرح حال دقیق و معاینه بالینی توسط پزشک آغاز می شود. در این مرحله، پزشک درباره علائم ظاهری، سابقه خانوادگی بیماری های کبدی، مصرف داروها، الکل، مکمل ها و رژیم غذایی از شما سؤال می پرسد. سپس برای بررسی دقیق تر، آزمایش ها و روش های تصویربرداری زیر انجام می شود:
- آزمایش عملکرد کبد (LFT): اندازه گیری آنزیم ها و مواد شیمیایی خون برای بررسی عملکرد و آسیب سلول های کبدی.
- آزمایش های خون تکمیلی: شامل بررسی فاکتورهای التهابی، ویروس های هپاتیت، سطح آهن، مس، آلفا-۱ آنتی تریپسین و آنتی بادی های خودایمنی.
- تصویربرداری (سونوگرافی، سی تی اسکن یا MRI): برای مشاهده اندازه، شکل و وجود تومور یا تغییرات ساختاری در کبد.
- فیبرو اسکن (FibroScan): روشی غیرتهاجمی که با امواج صوتی، میزان سختی و فیبروز بافت کبد را می سنجد و در بسیاری موارد جایگزین بیوپسی می شود.
- بیوپسی کبد: در موارد خاص، پزشک نمونه کوچکی از بافت کبد را برای بررسی دقیق سلولی و تعیین نوع بیماری یا شدت التهاب برداشت می کند.
در کنار این روش ها، پرستار یا مراقب در منزل نیز می تواند با پیگیری علائم و وضعیت عمومی بیمار، در تشخیص زودهنگام و ارجاع به پزشک متخصص نقش مؤثری داشته باشد.
چگونگی درمان بیماری های کبدی
بسیاری از بیماری های کبدی مزمن هستند و ممکن است هرگز به طور کامل از بین نروند، اما معمولاً قابل مدیریت و درمان هستند. درمان شامل تغییرات سبک زندگی، داروها و در موارد شدید، جراحی یا پیوند کبد می شود.
تغییرات سبک زندگی
- محدود کردن مصرف الکل
- حفظ وزن سالم
- نوشیدن آب کافی
- پیروی از رژیم غذایی مناسب کبد: پر فیبر، کم چربی، قند و نمک
درمان پزشکی
- داروهای ضد ویروسی برای هپاتیت
- استروئیدها برای کاهش التهاب
- داروهای فشار خون و آنتی بیوتیک ها
- داروهای تسکین علائم مانند خارش پوست
- ویتامین ها و مکمل ها برای حمایت از سلامت کبد
جراحی
- برداشتن کامل یا بخشی از کبد در موارد شدید
- پیوند کبد در صورت شکست سایر درمان ها
خدمات پرستاری می تواند در دوران درمان و نقاهت به بیماران کمک کند تا روند بهبودی سریع تر و ایمن تر انجام شود.
پیشگیری از بیماری های کبدی
برای جلوگیری از بروز بیماری های کبدی، رعایت سبک زندگی سالم و برخی اقدامات پیشگیرانه ضروری است:
- از رفتارهای مخاطره آمیز مانند رابطه جنسی بدون محافظت یا استفاده از سوزن های غیر استریل خودداری کنید.
- مصرف غذاهای پرچرب و حاوی چربی اشباع را محدود کنید.
- واکسینه شوید و در صورت نیاز با پزشک درباره هپاتیت A و B مشورت کنید.
- داروها و مکمل ها را فقط در دوز توصیه شده مصرف کنید و هرگز با الکل مخلوط نکنید.
- از تماس با خون و مایعات بدن دیگران اجتناب کنید.
- غذای خود را بهداشت محور آماده و مصرف کنید.
- هنگام استفاده از اسپری ها و مواد شیمیایی سمی، از ماسک، دستکش و لباس محافظ استفاده کنید.
- وزن سالم خود را حفظ کنید تا از بیماری هایی مانند کبد چرب غیرالکلی پیشگیری شود.
رعایت این موارد می تواند خطر ابتلا به بیماری های کبدی را به طور قابل توجهی کاهش دهد.